Quand le passé ne passe pas.
Le trouble de stress post-traumatique
Il y a des blessures qu'on ne voit pas. Pas de plâtre, pas de pansement. Pourtant, elles brûlent à l’intérieur comme une alarme qu’on n’arrive plus à éteindre.
Le trouble de stress post-traumatique, ou PTSD, est de ceux-là.
Souvent associé aux soldats ou aux survivants de catastrophes, ce trouble touche pourtant bien plus largement. Il ne suffit pas d’avoir vécu l’horreur pour être traumatisé ; parfois, une seule scène, un seul moment, suffit à laisser une empreinte durable.
Cet article propose une plongée dans ce qu’est le PTSD. On y parlera de ses deux formes : la “simple”, liée à un choc isolé, et la complexe, souvent enracinée dans l’enfance. On explorera le fonctionnement du cerveau traumatisé, les symptômes si souvent mal compris, les mécanismes de survie comme la dissociation, et bien sûr, les chemins de guérison.
Le PTSD simple et complexe : une même douleur, deux histoires
Le PTSD, selon les critères du DSM-5, survient après un événement traumatique unique : un accident de voiture, une agression, une attaque terroriste. Ce sont des instants où la vie bascule. Le cerveau, confronté à l’impensable, reste bloqué sur le bouton “danger”.
Mais il existe une autre forme : le CPTSD, ou trouble de stress post-traumatique complexe.
Ici, le trauma n’est pas un choc, c’est une répétition. Un climat, une enfance passée dans un environnement instable, des violences psychologiques ou physiques répétées, de l’indifférence émotionnelle, un sentiment profond d’insécurité. Ces expériences marquent non seulement la mémoire, mais l’identité même.
Les deux formes partagent des symptômes communs, mais le CPTSD ajoute une couche supplémentaire : des troubles de l’estime de soi, des difficultés relationnelles, une instabilité émotionnelle.
Quand le cerveau ne distingue plus le passé du présent
Sous la surface visible des symptômes, il y a le cerveau. Ce chef d’orchestre discret, profondément bouleversé par le traumatisme.
Quand l’orage s’abat, trois zones en particulier vacillent :
- L’amygdale, sentinelle du danger, sonne l’alerte en continu. Elle ne distingue plus une porte qui claque d’un coup de feu.
- L’hippocampe, l’archiviste de nos souvenirs, ne classe plus rien correctement. Les événements passés s’invitent dans le présent, désorganisés, intemporels.
- Le cortex préfrontal, sage gouverneur des émotions, perd le contrôle et sa sagesse. La peur déborde, les pensées rationnelles se noient.
Ce trio en détresse explique bien des choses : l’hypervigilance, les flashbacks, la difficulté à dire “c’est fini” alors que tout en nous hurle “c’est maintenant”.
Quand le corps, l’esprit et les émotions saturent
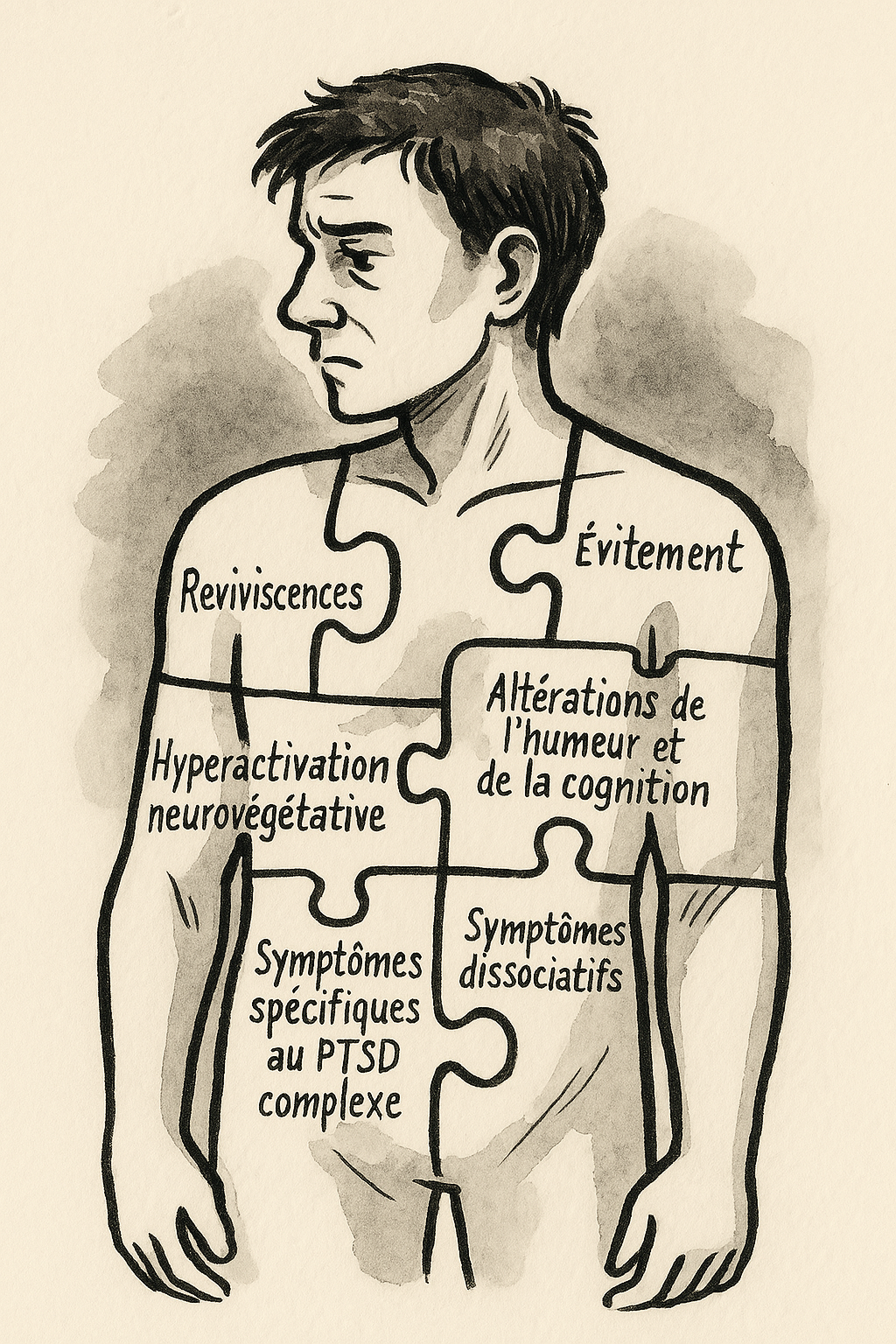
Quand l'esprit est débordé, le corps, lui aussi, crie. Le PTSD se manifeste dans chaque recoin de l’être.
1. Les reviviscences: comme un vieux disque rayé qui saute toujours au même endroit. Flashbacks, cauchemars, sensations qui ramènent là-bas, comme si le danger ne s’était jamais arrêté.
2. L’évitement : éviter de penser, de sentir, de parler. Éviter les lieux, les gens, parfois même la vie. C’est la survie par la fuite. Mais à long terme, c’est aussi la solitude.
3. L’hyperactivation : un corps en tension, un cœur qui bat trop vite, des nuits hachées, des colères fulgurantes. On guette. On attend. On ne sait même plus quoi.
4. Les altérations de l’humeur: se sentir coupable, honteux, brisé. Perdre foi en soi, en l’autre. Comme si quelque chose s’était cassé à l’intérieur et refusait de se réparer.
5. Les symptômes du PTSD complexe : l’émotion devient montagne russe, l’image de soi se brouille, les liens aux autres deviennent douloureux ou impossibles.
6. La dissociation: quand l’esprit coupe le son, l’image, voire la mémoire. Quand on vit sans vraiment habiter son corps.
Dissociation : quand l’esprit se débranche pour survivre
Il arrive parfois que l'esprit dise stop. Que, devant la violence d’un moment, il appuie sur un interrupteur invisible. C’est la dissociation.
C’est cette sensation de flotter hors de soi, de regarder sa vie à travers une vitre opaque. Une vie vécue sans y être vraiment.
Elle prend plusieurs formes :
- La déréalisation : tout semble irréel, comme un rêve ou une scène de film.
- La dépersonnalisation : je suis là… mais ce “je” me paraît étranger.
- L’amnésie : des trous noirs, des moments effacés, protégés par l’oubli.
- L’automatisme : agir sans ressentir, avancer comme un robot programmé.
Si la dissociation protège au moment du choc, elle devient parfois un piège dans lequel on reste enfermé bien après que la menace soit partie.
Trois regards pour comprendre le trauma
Pour comprendre pourquoi le PTSD s’installe et persiste, plusieurs regards se croisent. Aucun n’a toute la vérité, mais ensemble, ils dessinent un tableau plus complet.
- Le modèle biopsychosocial dit que le traumatisme est une rencontre : entre une vulnérabilité personnelle, un événement bouleversant, et un environnement plus ou moins aidant. C’est la rencontre de la goutte et du vase.
- Le conditionnement classique, hérité de Pavlov, explique comment le cerveau associe certains sons, odeurs ou lieux au danger vécu. Ce qui était neutre devient menaçant. Une odeur de café, un chant d’oiseau, un parfum… et le cœur s’emballe, sans comprendre pourquoi.
- Le modèle cognitivo-comportemental, enfin, parle d’un souvenir mal classé. L’expérience traumatique n’a pas été digérée. Elle n’est pas rangée dans le passé, elle flotte dans un présent continu. Résultat : on évite, on se protège, mais sans fin.
Les chemins vers la guérison
Face au chaos intérieur, il existe des chemins. Ils ne sont pas magiques. Ils demandent du courage, du temps, de la patience. Mais ils existent.
Les thérapies qui ont montré leur efficacité s’articulent autour de trois piliers : comprendre, transformer, reconstruire.
- La TCC (thérapie cognitivo-comportementale) : pour explorer les pensées douloureuses, faire face et s’exposer à ce qui effraie, retrouver un sentiment de contrôle.
- L’EMDR : une approche qui aide le cerveau à digérer les souvenirs traumatiques, en douceur, par des mouvements oculaires bilatéraux ou des stimulations tactiles.
- La thérapie des schémas : précieuse pour le CPTSD, elle explore les blessures d’enfance, les croyances profondes, les répétitions douloureuses.
- Les thérapies corps-esprit : elles aident à reconnecter le corps et l’esprit, à calmer le système nerveux, à se ré-ancrer dans le présent.
- Les médicaments, enfin, peuvent parfois être un soutien temporaire : pour le sommeil, l’anxiété, la dépression. Mais ils ne remplacent jamais une relation thérapeutique humaine et sécurisante.
Conclusion : il y a de l’espoir
Le PTSD, qu’il soit simple ou complexe, n’est pas une fin. Ce n’est pas une étiquette collée à vie, ni une condamnation. C’est une trace, un signal. C’est la preuve que quelque chose a été trop fort, trop vite, trop dur… mais aussi que quelque chose en nous a survécu.
Il ne s’agit pas d’oublier, ni de “passer à autre chose”. Il s’agit d’apprivoiser l’alarme, de l’écouter sans qu’elle hurle, de réintégrer le passé dans l’histoire de vie.
Grâce à la recherche, à des professionnels formés, à la résilience humaine, il est aujourd’hui possible de surmonter. De retrouver un apaisement. De reprendre la main sur son histoire.
Et surtout : de ne plus être seul.e dans ce labyrinthe invisible.